หนังสือเรื่อง ปริทันต์ บำบัดต้านการติดเชื้อ เล่มนี้ มีเนื้อหาที่เกี่ยวกับการป้องกันและรักษาโรคปริทันต์ โดยกล่าวถึง โรคปริทันต์และ ปริทันต์บำบัดต้านการติดเชื้อ ยาต้านจุลชีพทางระบบในปริทันต์บำบัด ยาต้านจุลชีพ เฉพาะที่ในปริทันต์บำบัด และการใช้สารระงับเชื้อในการควบคุมคราบจุลินทรีย์ด้วย สารเคมีซึ่งผู้เขียนได้ค้นคว้า รวบรวม การศึกษาวิจัย และองค์ความรู้ที่เป็นปัจจุบัน

โรคปริทันต์เป็นปัญหาทางทันตสาธารณสุขที่สำคัญโรคหนึ่งของประเทศไทยเป็นสาเหตุ ที่นำไปสู่การสูญเสียฟัน ซึ่งจะส่งผลกระทบต่อคุณภาพชีวิตของผู้ป่วย สาเหตุหลัก ของโรคปริทันต์ได้แก่ จุลชีพก่อโรคบางชนิดที่รวมกันอยู่ในคราบจุลินทรีย์แนวทางใน การรักษาวิธีหนึ่ง คือ การใช้ปริทันต์บำบัดไร้ศัลยกรรม ด้วยการลดจำนวนจุลชีพก่อโรค โดยใช้สารเคมีหรือยาต้านจุลชีพ
1. โรคปริทันต์และปริทันต์บำบัดต้านการติดเชื้อ
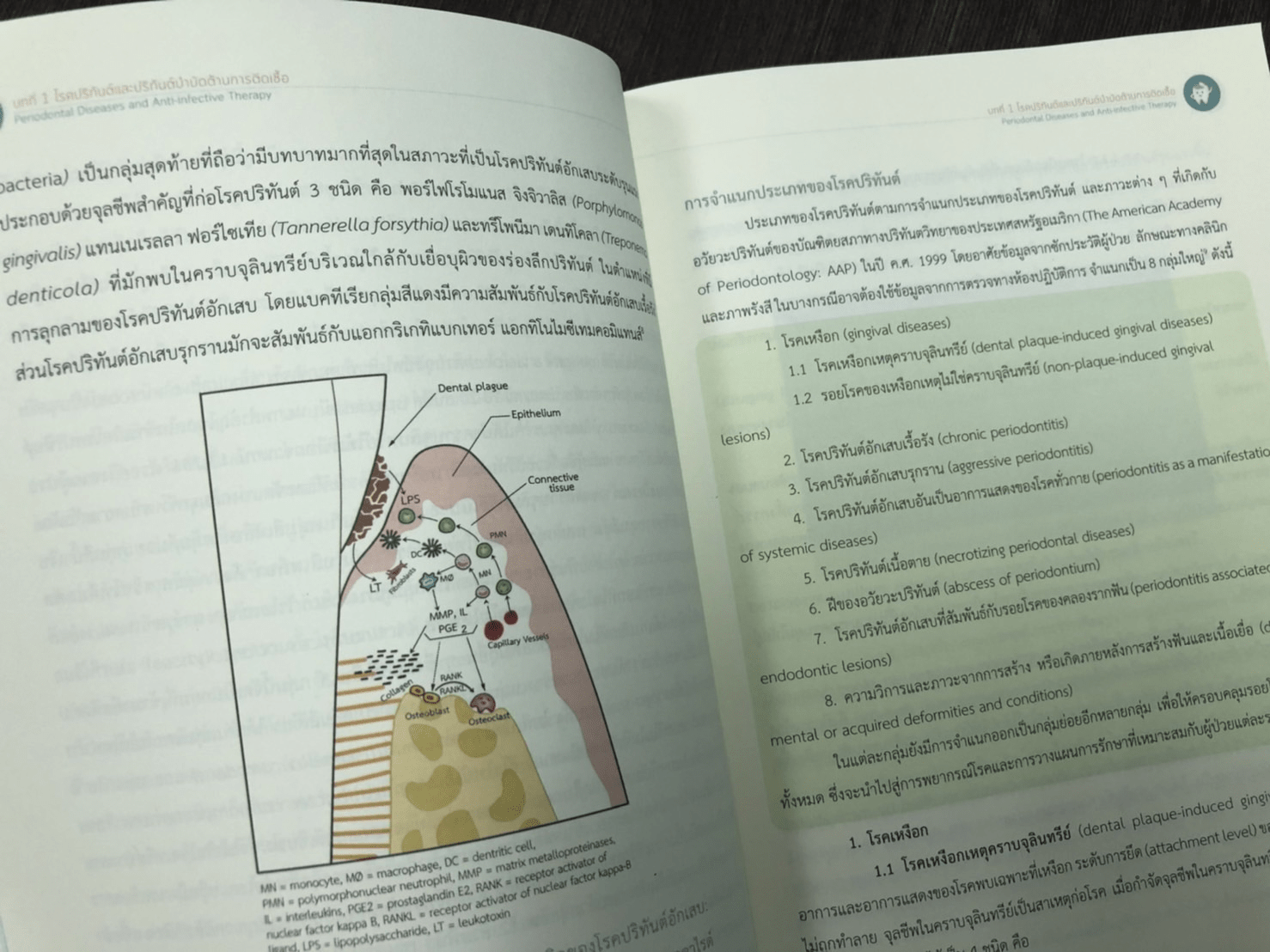
โรคปริทันต์เป็นโรคติดเชื้อที่มีสภาวะการอักเสบของอวัยวะรอบ ๆ ฟัน ที่เรียกว่า อวัยวะปริทันต์ (period ontium) ได้แก่ เหงือก (gingiva) กระดูกเบ้าฟัน (alveolar bone) เอ็นยึดปริทันต์ (periodontal ligament) และเคลือบรากฟัน (cementum) และเกิดการทำลายอวัยวะเหล่านี้จนฟันโยกและนำไปสู่ การสูญเสียฟันในที่สุด1 อาการแสดงที่สำคัญขึ้นอยู่กับระยะการดำเนินโรค คือ เหงือกมีสีแดง บวมมีเลือด ออกหลังการตรวจด้วยเครื่องมือตรวจปริทันต์ (bleeding on probing มีร่องลึกปริทันต์ (periodontal pocket และพบการละลายของกระดูกเบ้าฟัน พยาธิกำเนิดของโรคปริทันต์ยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ เนื่องจากมีหลายปัจจัยเข้ามาเกี่ยวข้อง แต่เป็นที่ยอมรับกันโดยทั่วไปว่า มีสาเหตุก่อโรคที่สำคัญ คือ จุลชีพก่อโรคปริทันต์ (periodontal pathogen) หลายชนิดที่ยึดเกาะกับผิวรากฟันโดยอาศัยอยู่ ร่วมกันและมีความสัมพันธ์ในลักษณะแผ่นชีวภาพ (bioflm) ภายในคราบจุลินทรีย์ (dental plaque) แผ่นชีวภาพ คือ โครงสร้างแบบสามมิติที่สลับชับซ้อน ยืดเกาะได้กับพื้นผิวแข็งต่าง ๆ ในช่องปาก สร้างโดยกลุ่มของจุลชีพที่อาศัยอยู่รวมกันอย่างเป็นระบบ มีช่องทางการติดต่อ และเอื้อประโยชน์ ระหว่างกันของจุลชีพในแผ่นชีวภาพ การเกิดโรคปริทันต์เริ่มต้นจากปัจจัยความรุนแรงของจุลชีพ
2. ยาต้านจุลชีพทางระบบในปริทันต์บำบัด
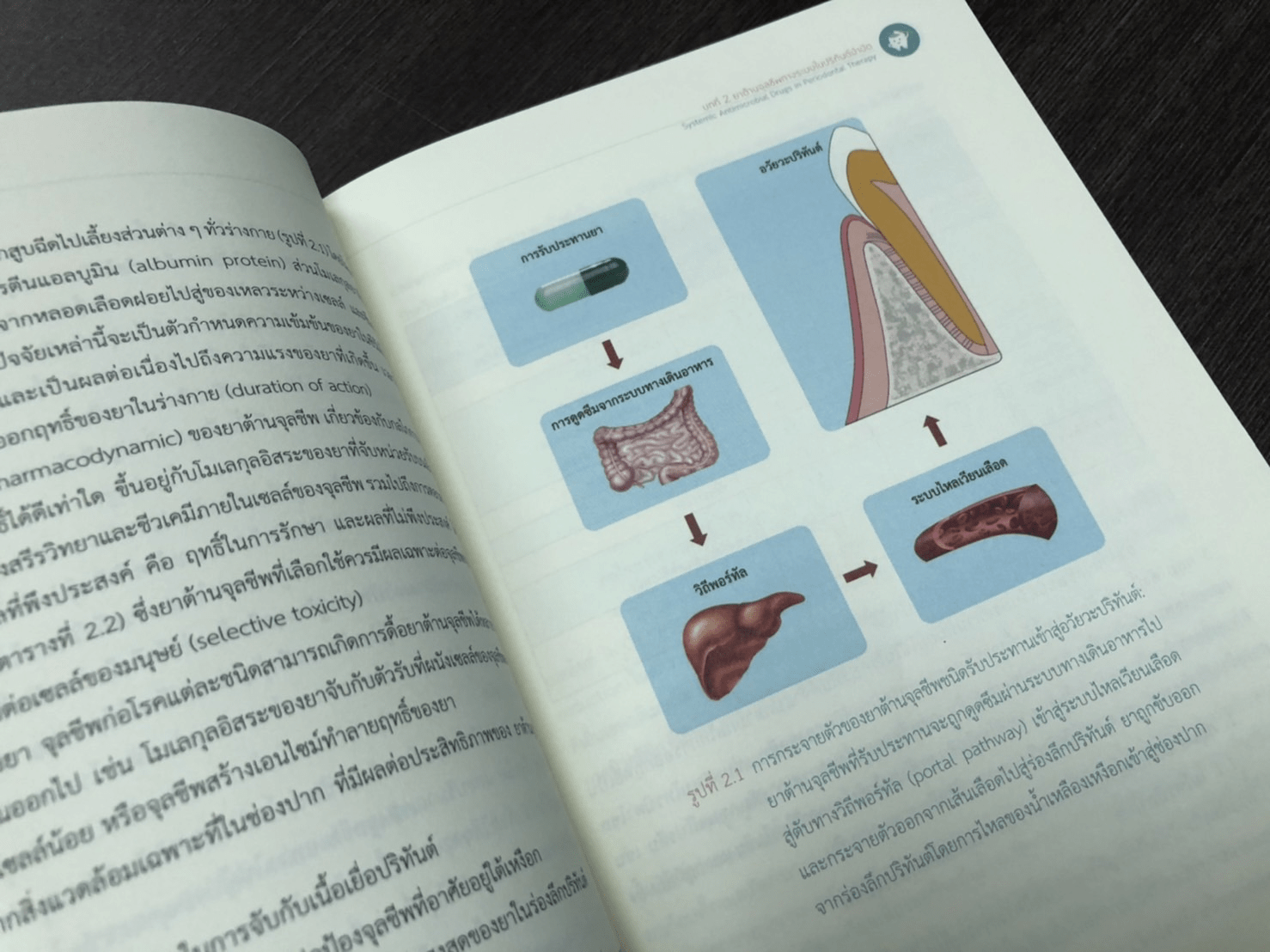
ยาต้านจุลชีพทางระบบ หมายถึง สารเคมีสกัดจากจุลชีพ หรือสังเคราะห์ทางเคมีชนิดรับประทาน ซึ่งสามารถหยุดยั้งจุลชีพหรือฆ่าจุลชีพชนิดต่าง ( รวมทั้งแบคทีเรียก่อโรคปริทันต์ โรคปริทันต์ส่วนใหญ่ สามารถควบคุมได้โดยการขูดหินน้ำลายและเกลารากฟันเพื่อกำจัดคราบจุลินทรีย์ หินน้ำลาย และทำให้ เคลือบรากฟันเรียบร่วมกับการดูแลอนามัยช่องปากอย่างสม่ำเสมอ เพื่อยับยั้งหรือลดคราบจุลินทรีย์ เกิดใหม่ แต่ยังมีผู้ป่วยบางราย เช่น ผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นโรคปริทันต์อักเสบเรื้อรังระดับรุนแรง หรือโรคปริทันต์อักเสบรุกราน ผู้ป่วยเหล่านี้อาจมีรอยโรคบางตำแหน่งที่ไม่ตอบสนองต่อการรักษา โดยวิธีดังกล่าว เนื่องจากมีข้อจำกัดที่ไม่สามารถกำจัดจุลชีพก่อโรคในร่องลึกปริทันต์ออกได้หมด เช่น เครื่องมือไม่สามารถเข้าถึงรอยโรคที่ลึกมาก บริเวณง่ามรากฟัน (furcation) หรือรากฟันที่มีรูปร่างโค้งเว้า หรือเนื่องจากจุลชีพก่อโรคปริทันต์ที่สำคัญบางชนิด เช่น พอร์ไฟโรโมแนส จิงจิวาลิส แอกกริเกทิแบกเทอร์ แอกทิโนไมซีเทมคอมิแทนส์ และทรีโปนีมา เดนทิโคลา สามารถแทรกตัวเข้ามาอาศัยอยู่ในเนื้อเยื่อ ปริทันต์ได้ 1,2 นอกจากนี้ ผู้ป่วยโรคเบาหวานที่ไม่สามารถควบคุมระดับน้ำตาลในเลือดได้ และผู้ป่วย โรคปริทันต์อักเสบที่สูบบุหรี่มาก อาจมีความบกพร่องของระบบภูมิคุ้มกันในการกำจัดจุลชีพก่อโรคปริทันต์ และกระบวนการซ่อมแชมอวัยวะปริทันต์ สำหรับผู้ป่วยเหล่านี้ การใช้ยาต้านจุลชีพชนิดรับประทาน ร่วมกับกำจัดสาเหตุของโรคด้วยวิธีกลได้แก่ การขูดหินน้ำลายและเกลารากฟัน ในระหว่างการรักษาขั้นต้น หรือในระหว่างขั้นตอนอื่น ๆ ของการรักษาจะช่วยกำจัดจุลชีพก่อโรคที่หลงเหลืออยู่ในรอยโรค และป้องกัน การลุกลามของโรคปริทันต์อักเสบได้
3. ยาต้านจุลชีพเฉพาะที่ในปริทันต์บำบัด
การรักษาโรคปริทันต์ขั้นต้นมีวัตถุประสงค์หลักในการกำจัดหรือลดปริมาณจุลชีพก่อโรคปริทันต์ ด้วยการขูดหินน้ำลาย การเกลารากฟัน และการรักษาอนามัยช่องปาก ซึ่งวิธีการเหล่านี้มีข้อจำกัด ในบางกรณี จึงมีการใช้ยาต้านจุลชีพในรูปแบบต่าง ๆ ร่วมรักษา เพื่อลดปริมาณคราบจุลินทรีย์ ทั้งเหนือเหงือกและใต้เหงือก ลดภาวะอักเสบของเหงือก ลดจำนวนจุลชีพก่อโรคในร่องลึกปริทันต์ และลดการทำลายเนื้อเยื่อปริทันต์ การใช้ยาต้านจุลชีพเฉพาะที่เป็นขั้นตอนหนึ่งของปริทันต์บำบัด ต้านจุลชีพ วิธีนี้มีข้อดี คือ นำไปใช้ในตำแหน่งที่ต้องการให้ยาออกฤทธิ์ได้โดยตรง ทำให้ปริมาณความเข้ม ข้นของยาในร่องลึกปริทันต์สูงกว่าการใช้ยาต้านจุลชีพทางระบบ ทำให้ปริมาณยาที่ต้องใช้ลดลง และ ลดการเกิดอาการไม่พึงประสงค์ของการใช้ยา เช่น การดื้อยา หรืออาการแพ้ยาน้อยกว่ารูปแบบการใช้ยา ทางระบบ อย่างไรก็ตาม การใช้ยาต้านจุลชีพเฉพาะที่มีข้อด้อยในการคงความเข้มข้นของยาให้มากพอ ที่จะยับยั้งการเจริญเติบโตหรือฆ่าจุลชีพ และระยะเวลาที่นานพอจะออกฤทธิ์ต่อจุลชีพ บางรูปแบบ การใช้ยังมีปัญหาในการนำยาเข้าสู่ส่วนที่ลึกของร่องลึกปริทันต์หรือบริเวณง่ามรากฟัน?’ ระยะเวลา การใช้งานนาน โดยเฉพาะในกรณีที่ต้องใช้ยาหลายตำแหน่ง และมีโอกาสติดเชื้อซ้ำในร่องลึกปริทันต์ เดิมจากการแพร่กระจายของจุลชีพจากบริเวณอื่นในช่องปาก นอกจากนี้ ยาต้านจุลชีพเฉพาะที่ ส่วนใหญ่มีราคาแพงเพราะต้องนำเข้าจากต่างประเทศ จึงมีการวิจัยค้นหาสารสกัดสมุนไพรที่มีฤทธิ์ ต้านจุลชีพก่อโรคหรือต้านการอักเสบ เพื่อลดค่าใช้จ่ายและเพิ่มทางเลือกในการใช้ยาต้านจุลชีพเฉพาะที่

4. การใช้สารระงับเชื้อในการควบคุมคราบจุลินทรีย์ด้วยสารเคมี
สารระงับเชื้อ หมายถึงสารเคมีที่ยับยั้งการเจริญเติบโตหรือฆ่าจุลชีพที่ทำให้เกิดโรคสารชนิดนี้ ใช้กับภายนอกร่างกายของสิ่งมีชีวิตโดยไม่ทำอันตรายต่อผิวหนังหรือเนื้อเยื่อบริเวณนั้น สารระงับเชื้อเริ่ม นำมาใช้เสริมการรักษาโรคปริทันต์ในปี ค.ศ.1970 โดย Loe และ Schiott เพื่อป้องกันการสะสมของ คราบจุลินทรีย์และลดภาวะเหงือกอักเสบ หลังจากนั้นมีการใช้สารระงับเชื้อเสริมการควบคุมคราบจุลินทรีย์ โดยวิธีกลในหลายกรณี เช่น ใช้มบัวนปากในระหว่างการรักษาและในช่วงที่กำลังมีการหายของรอยโรค หรือแผลปริทันต์ ใช้ฉีดล้างในร่องลึกปริทันต์ร่วมกับการขูดหินน้ำลาย และเกลารากฟัน สารระงับเชื้อแบ่ง ประเภทตามฤทธิ์ในการคงอยู่ในช่องปาก ได้เป็นสารระงับเชื้อรุ่นแรก (frst-generation antiseptic agent) ได้แก่ สารประกอบฟินอล (phenolic compound) สารประกอบแอมโมเนียมจตุรภูมิ (quaternary ammonium compound) แซงกวินารีน สารระงับเชื้อรุ่นที่ 2 (second-generation antiseptic agent) ได้แก่ คลอร์เฮกซิดีน และสารระงับเชื้อรุ่นที่ 3 (third-generation antiseptic agent) ได้แก่ เดลโมพินอล สารระงับเชื้อรุ่นที่สองมีฤทธิ์ในการคงอยู่ในช่องปากนาน เนื่องจากตัวยาจะถูกปลดปล่อยจากแหล่งสะสม ออกมาสู่ช่องปากได้ในระยะเวลาประมาณ 8-24 ชั่วโมง จึงลดปริมาณคราบจุลินทรีย์ได้มาก

เอกสารอ้างอิง
Feng Z, Weinberg A. Role of bacteria in health and disease of periodontal tissues. Periodontol 2000 2006;40:50-76.
Meyer DH, Lippmann JE, Fives-Taylor PM. Invasion of epithelial cells by Actinobacillus ctinomycetemcomitans: a dynamic, multistep process. Infect Immun 1996;64:2988-97.
Thiha K, Takeuchi Y, Umeda M, Huang Y, Ohnishi M, Ishikawa I. Identification of periodontopathic bacteria in gingival tissue of Japanese periodontitis patients. Oral Microbiol Immunol 2007;22:201-7.


